ご覧いただきありがとうございます。
「ツカコッコー」です。
この記事は長くて専門的な
難しい用語が多いので
興味がある箇所のみ読んで下さい。
「インスリン」の歴史|治療に使われ始めたのはいつごろ?
糖尿病の治療に使われるインスリンについて
名前を聞いたことのある方は多いでしょうが
実際にどのような物質なのか
身体の中でどのような働きをするかについて
詳しく知っている方はあまり多くないかもしれません。
血糖を抑制してくれる「インスリン」
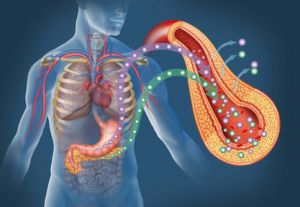
●インスリンとは?
インスリンとは、主に血糖を抑える働きをする
ホルモンの一種で、すい臓で作られます。
糖尿病は何らかの原因ですい臓がインスリンを
作らなくなってしまったり
量が十分でなくなったりする病気なので
インスリンを外から補うこと治療が必要になるのです。
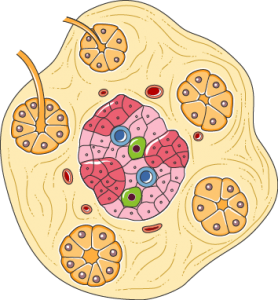
●インスリンはすい臓のランゲルハンス島で作られる
インスリンはすい臓にあるランゲルハンス島で作られます。
この名は発見者のドイツの病理学者パウル・ランゲルハンスに由来するもので
すい臓の内部島のような形状で散在している細胞群です。
ランゲルハンス島にはα細胞、β細胞、δ細胞、ε細胞、PP細胞の
5つの細胞と、島内に栄養を運ぶための血管があります。
インスリンはこのうちのβ細胞で作られます。
●インスリンは血糖値が上がると作られる
食事などで血液中の血糖の量が増えて血糖値が上がると
それをランゲルハンス島のβ細胞が
それを察知してすぐにインスリンを作ります。
逆に考えるとインスリンの分泌は
血糖値の上昇に依存していることになります。
●血糖を下げるためのインスリンの主な働き
私たちは主に1日に3回の食事で栄養分を補給するのですが
食後にはブドウ糖が大量に血液中に流れ込んできます。
このとき血液中のブドウ糖の濃度(血糖)が
上がりすぎないように調整するために働くのがインスリンです。
インスリンの主な働きには以下のようなものがあります。
・血液中のブドウ糖(血糖)を肝臓や筋肉などの
全身の組織細胞内に取り込ませ利用することで血糖値の上昇を抑えます。
・多すぎるブドウ糖を肝臓や筋肉で
グリコーゲンに変えてエネルギー源として蓄えます。
・ブドウ糖を脂肪細胞で中性脂肪に変えてエネルギー源として蓄えます。
・肝臓でグリコーゲンがブドウ糖へ戻ったり
新しいブドウ糖を作ったりするのを抑制します。
●インスリンの働きが悪くなると
インスリンの働きが悪くなったり
インスリンの量が少なくなったりすると
血糖が下がらずに高い状態が続きます。
この状態が糖尿病です。
・1型糖尿病
すい臓がインスリンを少量しか作れなくなったり
全く作らなくなる状態の糖尿病です。
先天性であることがほとんどで年齢に関係なく発症します。
糖尿病の患者さんの10人に1人もいないくらいの割合ですが
原因は未だにハッキリと分かっていません。
・2型糖尿病
すい臓はインスリンを作りだしますが
量が十分でなかったりインスリンが十分に作用しなかったりします。
糖尿病の患者さんの10人に9人以上は2型糖尿病で
40歳以上で発症することが多いイメージですが
若い方でも糖尿病になることがあります。
いわゆる生活習慣病のひとつといわれる糖尿病は
こちらの2型糖尿病であります。
インスリンの歴史、実用化される前
●ランゲルハンス島の発見
1869年、ドイツの病理学者で
当時まだ医学生だったパウル・ランゲルハンスが
すい臓内にある島のような形状の細胞群を発見し
「ランゲルハンス島」と命名しました。
●すい臓と糖尿病に関係があると分かる
1889年、ドイツの内科医
オスカル・ミンコフスキとヨーゼフ・フォン・メーリングが
健康な犬のすい臓を摘出する実験をおこないました。
その結果著しい頻尿が起こり、ハエが尿に群がっていたので
尿を調べると糖分が含まれていて、犬は重度の糖尿病にかかっていました。
このことで、すい臓と糖尿病には関連性があると分かりました。
●ランゲルハンス島が壊れることで糖尿病が発症すると分かる
1901年、アメリカの病理学者ユージン・オピーによって
ランゲルハンス島と糖尿病の関連が判明し
糖尿病はすい臓の中のランゲルハンス島が壊れることで起こると分かりました。
但し、この時点ではランゲルハンス島のすい臓での役割については判明していません。
●「インスリン」と命名
1916年、イギリスのシェーファーが
ランゲルハンス島からホルモンが分泌されていると推測し
そのホルモンが糖尿病の原因になるとの推論を発表しました。
そして推測したホルモンを「インスリン」と命名しました。
●インスリンの抽出に成功
1921年、カナダの整形外科医レデリック・バンティングは
すい臓から内分泌物質(のちのインスリン)を抽出するアイディアを得て
トロント大学の生理学のジョン・ジェームズ・リカード・マクラウド教授に会いにいきました。
最初は乗り気でなかったマクラウド教授を説得して
彼の研究室で医学生チャールズ・ベストとともに実験を始めました。
そして教授が夏期休暇で不在の間に
インスリンの抽出に成功し、「アイレチン」と名付けました。
ただ、この時点では人間に投与できるような物質ではありませんでした。
その後、生化学者のジェームス・バートラム・コリップが
チームに入ったことによりアイレチンの研究がさらに進んで
犬での実験も重ねておこなわれました。
インスリンの歴史、実用化された後
●インスリンによる糖尿病治療に成功
1922年1月、トロント大学に入院していた
14歳の1型糖尿病患者のトンプソン少年に
世界で初めてインスリンを投与しました。
最初はひどいアレルギー反応が起こって
良い結果は得られなかったのですが
コリップがさらに研究を重ねて
新しいインスリン抽出液を作り
インスリン抽出液を少年に投与すると
血糖値が下がって尿糖が現れなくなりました。
●インスリンが学会で発表される
1922年5月、マクラウド教授が
アメリカ内科学会で糖尿病患者の治療に有効である
すい臓抽出物を「アイレチン」ではなく
「インスリン」として発表しました。
●インスリンの独占製造許可をイーライ・リリー社に与える
1922年5月、トロント大学の研究室では成功に至らなかった
インスリンの大量生産を可能にするため
アメリカのイーライ・リリー社に
アメリカ大陸におけるインスリンの独占製造許可を与えました。
イーライ・リリー社では、家畜のすい臓から
インスリンを大量生産することに成功しました。
●インスリンの発売
1923年、イーライ・リリー社から
「アイレチン」という商品名にてインスリンが発売され
多くの患者さんがインスリン治療を
受けることができるようになりました。
●日本にインスリンが輸入される
1923年、インスリンは日本でも
「アイレチン」として輸入されはじめて
糖尿病のインスリン治療が始まりました。
●インスリンの発見者がノーベル賞を受賞する
1923年 、バンティングと協力者のマクラウド教授が
ノーベル賞を授与されました。
バンティングはベストが受賞しなかったことに憤慨し
賞金を半分ベストに分けると声明しました。
マクラウド教授は、コリップと折半すると表明しました。
バンティングとマクラウド教授は
授賞式には出席せず、互いに反目し合って折り合いも悪かったようです。
●初期のインスリンは高価で精製か不十分だった
初期のインスリンは非常に高価で
教員の初任給が50円だった時代に
100単位8円と高価でした。
更に精製が不十分だったことから
茶色の液体のインスリンによる治療は
煩雑で痛みもひどかったようです。
それでも死を目前にしていた多くの
1型糖尿病の患者さんの命を救いました。
●インスリン治療により劇的な回復を見せた患者さんに関心が集まる
エリザベス・ヒューズは11歳だった
1918年に1型糖尿病を発症し
当時の糖尿病の治療法だった飢餓療法をおこなっていました。
何度も生命の危機にあいながら、体重は減少する一方でした。
インスリンが大量生産されるようになってから
インスリン治療を受けるためにトロントに来たときには
15歳目前になっていたにもかかわらず
152cmの身長で体重はわずか20kgでした。
インスリン治療を受けるようになってからは
驚異的な回復を見せ、体重も毎週1kgづつ増えていきました。
8月から始まったインスリン治療のおかげで
秋が来る頃にはすっかり回復して健康体になり
映画やコンサートなどはもちろん
旅行やドライブもできるほどになりました。
その後、彼女は73歳まで元気に生きて
生涯インスリン治療を受け続けました。
エリザベス・ヒューズの治療経過は
インスリンの劇的な効果を示す実話として
各地で報道されて注目を集めました。
インスリン治療の現在とこれからは
●インスリン治療により糖尿病性昏睡で死亡することはまれになった
インスリンの発見のおかげで「糖尿病性昏睡」で
死ぬことは、ほとんどなくなりましたが
インスリンが糖尿病治療のすべてを
解決したというわけではありませんでした。
糖尿病ですぐに死ぬことはないものの
糖尿病にかかっている期間が長くなると
「網膜症」や「動脈硬化」など、様々な
「合併症」が起こることが分かってきたのです。
インスリンの発見以前の糖尿病治療の焦点は
糖尿病性昏睡による命の危険だったのですが
インスリンの発見以後は
治療の焦点が慢性合併症になったのです。
●動物インスリンからヒトインスリンへ
インスリンの発見からしばらくは
豚や牛、魚といった動物のすい臓から抽出する
動物インスリンが使われていました。
しかし1人の糖尿病の患者さんが
1年間に使うインスリンを
抽出するためには豚70匹が必要でした。
世界的に糖尿病の患者さんが増加しているのに
そのような動物インスリンでは早晩インスリンが
不足する事態となることが予想されました。
そんなときに注目されたのが遺伝子工学で
遺伝子工学を応用して作られたのが
「ヒトインスリン製剤」なのです。
●インスリンで合併症は防げない
インスリンの課題には皮下注射であるため
患者さんの負担が大きいということと
目の前の命の危険は去ったものの
合併症の発生は防げなかったなど
ということがあげられるでしょう。
また、インスリンは発見当初から皮下注射のほかに
吸入や経口、点眼などさまざまな方法が試みられてきました。
発売直前までいったものもありましたが
インスリンは、長い間注射製剤であることを余儀なくされてきました。
●注射デバイスにもさまざまなものが
インスリン発見当初の注射器はガラス製で
注射するごとに煮沸消毒しなければならないといったものでした。
それが使い捨てのガラス製注射器を経て
プラスチック製(使い捨て)になりました。
更に、世界初のペン型のインスリン注入器
「ノボペン」が発売され
注射針だけ使い捨てでインスリン製剤は
取りかえ式のカートリッジとなりました。
持ち運びもしやすくて
より簡単にインスリン治療が
できるようになりました。
●パッチ式のインスリンポンプの登場で患者本人が注射する必要がなくなった
2017年、日本発のパッチ
(貼り付け)式のインスリンポンプが発表されました。
主に1型糖尿病の患者さんが持続的に
インスリン治療をおこなうもので
従来のように自己注射するのに比べると
患者さんの負担が少なく
血糖値の変動も少なくなると報告されています。
チューブフリーなので装着していても
家事や日常生活をすることができ
操作もリモコンで簡単にできるようになっています。
インスリン治療を受ける糖尿病の患者さんの
生活をサポートするための製品として開発されたものです。
●経口インスリンの臨床試験が成功
2017年、アメリカの糖尿病学会で
「経口インスリン」の臨床試験が
成功したことが発表されました。
主に2型糖尿病の治療に使われるインスリン製剤と
同等に血糖コントロールができるので
患者さんが自己注射する必要がなくなります。
錠剤なので患者さんも扱いやすく
インスリン療法を早期に開始しやすくなるでしょう。
製品化するために、更に研究が進行しているところです。
このように
医学は日々進歩してきてはいますが
実際にインスリンや薬に頼らずに
血糖値を下げられたら
いいとは思いませんか!?
実は、薬に頼ることなく
血糖値を下げることは可能なんですよ。
「インスリンや薬に頼らず血糖値を下げた実績データはこちらから」