ご覧いただきありがとうございます。
「ツカコッコー」です。
日本では、2人に1人が
ガンになる時代になりました。
しかし、
今は、ガンも早期発見により
治療による改善も見込めております。
リンパ節の腫れに注意!リンパガンの初期症状は?

リンパガンとは、「悪性リンパ腫」とも呼ばれ、
血液のガンであり、悪性腫瘍の一種です。
良性は存在しないと言われていますが、
ホジキンリンパ腫や
非ホジキンリンパ腫(濾胞性リンパ腫)
様々な種類や病型があります。
その為、症状も異なり、
早い段階で適切な治療を行うことで、
生存率が上昇し、予後も良好なケースもあります。
リンパガンと言えば、
死に直結してしまうのではないかと
不安に思ってしまう人も多いようですが、
全てがそうではありません。
まずは、初期の段階で発見することが大切です。
初期症状を知り、可能性がありそうだと感じたら、
すぐに受診するようにしましょう。
今回は、リンパガンについて詳しく説明していきます。
リンパガン(悪性リンパ腫)とは

リンパガンというのは、悪性リンパ腫のことです。
「リンパ腫」とは、全身を巡っている
リンパ球が異常増殖してしまうことで、
「リンパ節(※1)」が腫れてしまったり、
体にしこりができる病気のことを言います。
悪性リンパ腫と言われてしまうと、
怖いイメージしか持てない人も多いでしょうが、
適切な治療を行うことで予後が変わってきます。
「悪性リンパ腫」とは、血液のガンの一種であり、
白血球のうち「リンパ球(※2)」がガン化した状態で
増殖し続けてしまう状態のことを言います。
リンパガンは、近年の医療技術の進歩により
高い確率で生存できる場合が多くなっています。
一般的な肺ガンや胃ガン、乳ガンや大腸ガンのような
ガンよりも生存できる可能性が高くなっている
ということがわかっていますので、
前向きな気持ちで治療をしていきましょう。
※1 「リンパ節」は、一部器官を除いて全身の至るところにあります。
※2 「リンパ球」は、血液中にも存在している為、
悪性リンパ腫は「リンパ系組織」だけではなく、
様々な臓器に発生する可能性が高いようです。
「リンパ系組織」は、ウイルスや細菌に
抵抗するための免疫システムのことを言います。
リンパ節・リンパ管・リンパ液・胸腺・脾臓・扁桃などを指すことが多いようです。
リンパガンの原因、リンパガンの種類について
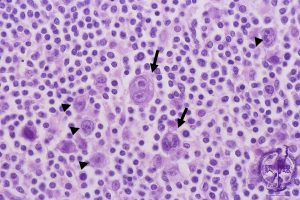
一部のリンパガンには、ピロリ菌やHTLV-1などの
ウイルス感染が関係しているのではないかと言われています。
ただ、なぜリンパガンが発症してしまうのか、
その原因は未だにわかっていません。
リンパガンの種類は、大きく
「ホジキンリンパ腫」と
「非ホジキンリンパ腫」があります。
「ホジキンリンパ腫」
「首のリンパ節の腫れ」から始まることが多く、
食欲不振・発熱・倦怠感・体重減少などの症状が見られます。
ただの風邪だと思って受診したら、実はリンパ腫であったという場合も多いようです。
ただし、リンパ節の腫れ以外の症状がないこともありますので、
腫れやしこりに気付いたら放っておかないようにしましょう。
「非ホジキンリンパ腫」
触診で分かるリンパ節の腫れだけに留まらず、
縦膜や腹腔のリンパ節、内部のリンパ組織にまで症状が出ます。
早期ステージで全身症状が出ることが少ない為、
腫瘍が大きくなってから初めてわかることもあるようです。
リンパガンの初期症状とは

リンパガンを発見するには、
まず初期症状を把握しておく必要があります。
もし思い当たることがある場合は、
早い段階で受診し、検査をしてもらいましょう。
「(1)リンパ節が腫れる」
首元を触った時に腫れているように感じる、
という症状が出ることで違和感を覚えるという人が多いようです。
首以外にも、脇の下や足の付け根などに痛みを伴わない
腫れを感じることもあるようですので、注意して見てみましょう。
「(2)しこり」
リンパ節の腫れは、数週間~数か月かけて少しずつ大きくなり、
鶏の卵以上の大きさにまでなることがあります。
放っておいても小さくなることはなく、
ステージが進行するとより腫れは広がり、
悪化することで全身に症状が
出てしまうこともあるようです。
リンパ節の腫れやしこりだけではなく、
全ての臓器や皮膚組織にもしこりが生じてしまうこともある為、
健康診断で見つかったという人もいます。
リンパ腫やリンパのしこりは、
自分でも気づくことが多いようです。
「(3)発熱・体重減少・寝汗」
リンパガンの症状の1つに、
発熱・体重減少・寝汗があり、
全身にかゆみが出ることもあるようです。
また、倦怠感が続くことも報告されています。
通常よりも長く症状が続くようでしたら、受診しましょう。
初期症状としては、これらを感じて受診する人が多いようです。
リンパガンの検査方法について
「血液検査」
血液検査では、状態の勢いを把握する為に、
「LDH(乳酸脱水素酵素)」と
「CRP(C反応たんぱく)」、
「sIL-2R(可溶性インターロイキン2受容体)」の値を調べます。
ここ近年では、「sIL-2R」の上昇がリンパ腫の
腫瘍マーカーとして使用されることが多いのですが、
「sIL-2R」に変化がない場合のリンパガンもあるので注意が必要です。
また、sIL-2Rはウイルス感染時にも上昇してしまうことがあります。
血液検査は、腫瘍マーカーの為だけにするのではなく、
ウイルス感染や合併症などの有無、
治療に耐えることができるかどうか、
注意しなければいけない副作用などの
判断材料としても使われます。
「触診」
血液検査の結果により、
リンパ腫の可能性がわかった場合、
治療方法を決定する為にも、
発症部位や進行具合を診断しなければなりません。
首や脇の下、足の付け根などリンパ節の
ある部位を触診し、扁桃や咽頭の観察もしっかりします。
「生検」
リンパ腫の種類や原因を特定する為にも、
リンパ節などにできた腫瘤を少なくとも1ヶ所採取します。
採取した腫瘤を使用し、検査することを「生検」と言い、
採取した腫瘤を細かく標本にし、顕微鏡などで詳しく調べます。
この生検により、リンパ腫の種類を診断するのですが、
同時に染色体や遺伝子などを調べることで、
正確な診断を得ることができると言われています。
「骨髄検査」
腸骨(腰の骨)に針を刺し、骨髄液を採取します。
骨髄生検により、細胞などを詳しく調べます。
「消化管内視鏡検査」
内視鏡を使用し、胃や大腸に病変がないか検査します。
「PET検査・ガリウムシンチグラフィー」
放射線物質を含む薬を注射し、
その薬がどのように体に取り込まれるかを撮影します。
これによって、全身の癌細胞が検出できるようです。
「脳脊髄液検査」
腰椎穿刺により「脊柱管」から脳脊髄液を採取します。
リンパ腫が「脳」や「脊髄」まで
広がっている可能性があるときにされる検査です。
リンパガンのステージ
ガンには「ステージ」というものが存在し、
その値が増えていくごとに生存率が下がると言われています。
<ステージⅠ>
リンパ腫・リンパ組織・リンパ外臓器の
1ヶ所にリンパガンができている段階です。
<ステージⅡ>
リンパガンが2ヶ所以上できている状態であり、
横隔膜を境にし「上半身か下半身かどちらかにだけ」
できている状態を言います。
またリンパ外臓器に1ヶ所、リンパ節に1ヶ所以上であり、
合計2ヶ所以上ある場合でも同様に、
上半身か下半身のどちらかにしかない場合もステージⅡの段階です。
<ステージⅢ>
リンパガンが2ヶ所以上あり、
「上半身、下半身のどちらにも生じている」場合を言います。
<ステージⅣ>
リンパガンが「リンパ外臓器」にも広がってしまっている状態です。
リンパガンの治療方法
リンパガンであることがわかった場合、
早急に治療を開始する必要があります。
治療方法は様々ですが、
抗がん剤や放射線治療を中心として行っていきます。
<(1)抗がん剤治療>
リンパガンの主な治療法です。
ホジキンリンパ腫と非ホジキンリンパ腫によって
使用される薬剤が異なりますが、
分類や広がりなどにより、
ガイドラインに従いながら適切な治療を探していきます。
・ホジキンリンパ腫の場合
「ABVD療法」と呼ばれる化学療法を使用します。
ABVDとは、抗がん剤の頭文字のことを指します。
また、症状の広がりにより、
抗がん剤の回数や放射線治療との
併用も考える必要があります。
・非ホジキンリンパ腫の場合
「CHOP療法」を使用します。
こちらも症状の広がりによっては
放射線治療と併用することもあります。
また、抗がん剤治療に加えて、
CD20抗体が陽性であれば
「モノクローム抗体療法」が追加されます。
<(2)放射線治療>
放射線治療もよく使用される治療法です。
放射線治療は、照射した部位に効果があり、
局部療法でもあります。
抗がん剤治療とは違い、
高齢者や心疾患を患っている人、
合併症になっている人でも治療が可能です。
医師が必要かどうかを見極め、
ガイドラインに沿って治療していきます。
こちらも分類により治療方法が異なります。
・ホジキンリンパ腫
ABVD療法の回数を減らし、
病巣となるリンパ領域に対し
放射線治療を並行して行うことが多いようです。
・非ホジキンリンパ腫
病型や病期、患者の病状などによりこの治療法を行います。
<(3)モノクローム抗体療法>
「抗体」とは、異物に対して特異的に
結合できるタンパク質であり、
B細胞が産生すると言われています。
ある異物に対して特異的な
単一抗体のことを
「モノクローム抗体」と呼ばれています。
こちらは、非ホジキンリンパ腫の中にある
B細胞リンパ腫の細胞表面に
「CD20」というタンパクがある場合に、
このタンパクを標的として
治療していくのが「モノクローム抗体療法」です。
抗体療法を使用することで、
治療効果が上がったとの報告もあるようです。
また、2012年には再発成人T細胞リンパ腫に対する
抗体薬「モガルリズマブ」も保険適応になり、
治療に導入されるようになりました。
この抗体療法は、特定のタンパクに対して作用してくれる
ことはわかっていますが、さらに治療に生かせるよう、
現在も研究や臨床試験を進行しております。
<(4)造血幹細胞移植>
化学療法や放射線治療を行っても
治療効果が感じられなかった場合、
または治療効果はあれど
再発する可能性が高い場合には
「造血幹細胞移植」を行います。
造血幹細胞輸血の適応としては、
年齢・症状・病型・悪性度・治療歴などが
考慮され決められますが、
本人の希望がある場合でも治療されます。
<(5)支持療法>
抗がん剤を使用すると副作用に悩まされると
聞いたことがある人も多いのではないでしょうか。
その認識は事実であり、リンパガンに用いる抗がん剤は、
吐き気や便秘、脱毛や手のしびれなどの
副作用が出現してしまうことがあります。
また、放射線治療を行った際にも
皮膚炎や粘膜炎の症状が出ることもあるようです。
これらの副作用の症状を軽減する為に、
「支持療法」は行われます。
吐き気に対しては、制吐剤を使用したりして
少しでも患者への負担を軽減することを目的としている治療法です。
患者さんが治療継続していく上で
それをサポートする為のものであり、
根本的な治療法とは異なりますが、
とても重要なものを考えられています。
これらの治療法を用い、
医師と患者双方が
納得できるように進めていくのです。
リンパガンを予防するには

リンパガンができる原因はわかっていないとは言え、
早期に発見することは可能ですので、
しっかりチェックしていく必要があります。
初期症状のような場合には
すぐに受診することはもちろんのこと、
定期健診を受けるなどを取り入れていきましょう。
しこりや腫れに気付いたら
放っておかずにすぐに受診し、検査を受けましょう。
また、ガンにならない為に予防する方法として、
公益財団法人癌研究振興財団から、
「ガンを防ぐ新12カ条」が出されています。
その中には日常的に予防できる方法がありますので、
参考に致しましょう。
また、原因はわからないとは言え、
ピロリ菌が原因の可能性もあることから、
日頃から感染症に気をつけることも大切だと言えるでしょう。
ピロリ菌は胃ガンの原因とも言われ、
検査をすることですぐにわかるものですから、
除菌をすることもリンパガンの
リスクを軽減することに繋がります。
まとめ
リンパガンになったら人生が終わりという
意識を持っている人も多いようですが、
適切な治療を受けることで、
改善することができることもあります。
前向きに治療に取り組みましょう。
また、初期症状のように違和感がある場合には
放っておかずにすぐに受診をすることが大切です。
ガンに限った話ではなく、体に異常を感じた場合には
大きな病気が隠されている可能性がありますので、注意しましょう。
病気というのは突然起こるものよりも、
気付かないうちに進行してしまっていることが多いので
定期的に検査をすることをオススメ致します。
「今すぐガン対策を行う!1ケ月でガン細胞を死滅させる方法とは」