おはようございます。
「ツカコッコー」です。
日本人の40歳以上の3人に1人が
糖尿病もしくは糖尿病予備軍です。
そして糖尿病が悪化すると
糖尿病性網膜症となりやがて失明します。
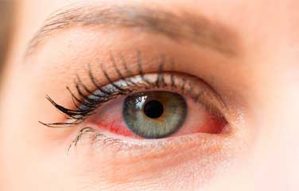
更に悪化すると人工透析になり
やがて糖尿病性神経障害になり
神経細胞が侵され
足や手の壊疽(えそ)になり
その部分は切断となります。
「壊疽」は糖尿病の合併症の中でも強烈 切断しない予防方法は!?
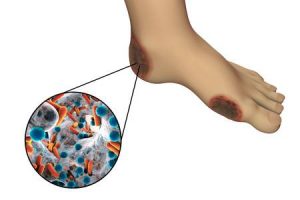
壊疽とは、死んでしまった体の組織や細胞が
感染や腐敗を起こして黒色に変化して
悪臭を放つようになることをいいます。
特に下肢にみられることが多く
「下肢壊疽」ということもあるようです。
この下肢壊疽は実は糖尿病が原因で
起こる足病変の一つでもあり
糖尿病患者にとっては特に
気をつけなければならない病気でもあります。
生きながらにして体がミイラ化していく壊疽とは
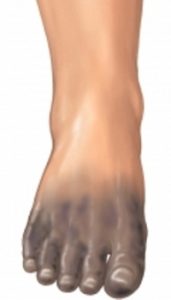
・壊疽とは!?
そもそも壊疽は、足によくできる傷のうちの一つです。
足の傷もその深さによって、①びらん、②潰瘍、③壊疽に分かれます。
びらんとは皮膚表皮までの欠損をいい
治癒すれば傷の跡は残りません。
しかし、びらんが悪化すると
今度は表皮の奥にある真皮という
部分まで皮膚組織が欠損し
これが潰瘍と呼ばれる状態です。
更に、その潰瘍部分が血流の障害や感染症
神経の障害などによって皮膚組織や筋肉が壊死し
黒や黄色に変色した状態を壊疽と呼びます。
この壊疽は、まるで
「生きながらにして体の一部がミイラ化」
していくようなことかもしれません。
・壊疽は糖尿病合併症「足病変」の一つ
このように恐ろしい壊疽ですが
実は身近な病気である
「糖尿病の合併症」でもあるのです。
そもそも、なぜ糖尿病が壊疽を引き起こしやすくするのかというと
糖尿病にみられる神経障害や血流障害が
主な原因になっているといわれています。
また、特に壊疽は下肢に生じることが多いのは
血流の低下によって足先まで十分に
栄養や酸素がいかないためで
そうした部分から組織が死んでしまうことで
潰瘍や壊疽を引き起こすことになってしまうのです。
更に、糖尿病になると免疫力が低下し
細菌への抵抗力も弱くなってしまい
潰瘍などの小さな皮膚の傷が
できてもすぐには治らず傷口が
膿みやすくなるため
感染症を引き起こしやすくなるのです。
このように糖尿病が引き起こす神経障害や血管の障害
免疫力の低下などがそれぞれ関係しあい
少しの皮膚の傷であっても潰瘍となりそれが
治らずに悪化し壊疽という状態にまで進んでしまうのです。
・糖尿病の足壊疽の特徴は?
では糖尿病による壊疽には
どのような特徴があるのでしょうか。
「糖尿病性壊疽」では、傷から感染症を発症するほか
傷自体には痛みを伴わないという特徴が挙げられます。
更に、傷からの滲出液が多く悪臭を放つことも多いようです。
そして傷の周りの組織が腫れる、あるいは赤くなるなど
皮膚の異変を伴う症状が多くみられます。
特に糖尿病で神経障害があると、足のしびれや
知覚を感じにくくなっているため
足に傷を負っても気づかないケースも少なくありません。
そのため足に傷を負っても痛みを感じず
結果的に処置が遅れ病状が深刻になるまで
治療を受けずに放置してしまうこともあり
傷を悪化させ壊疽まで至りやすくなる
大きな要因になっているといえるでしょう。
このように、糖尿病患者はずっと
高血糖の状態が続いている状態であるため
四肢の神経障害、動脈硬化や血流障害
免疫力の低下を引き起こしやすくなります。
特に足の傷においては少しの傷でも
潰瘍を生じさせるため
それが壊疽へとつながってしまいます。
壊疽の予兆とは
・壊疽になる予兆とは?
糖尿病足病変の一つである壊疽は
本当に日常的な些細な足の傷から始まります。
たとえば靴擦れなどの小さな足の傷や
火傷(やけど)といった少しのアクシデントは
日常生活の中でもよくあることであり
誰もが経験する傷といえるでしょう。
特に、傷が壊疽まで進行しやすいのは
糖尿病患者としての罹患歴が長い人
足先の知覚を感じにくいなどの
神経障害がある人足に変形がある人などです。
そのため、糖尿病患者で「足が傷つきやすくて治りにくい」
「靴擦れが起こりやすい」「扁平足など足が変形している」
「足や指の感覚が鈍くなっている」「足先が冷たく感じる」
といった体の変化や症状が見られる場合は
この段階で異変に気付き対処することが重要といえるでしょう。
・壊疽になる原因は?
潰瘍や壊疽になる原因として
血管障害、抹消神経障害、感染症などが挙げられます。
<血管障害>
長期間糖尿病に罹患すると
高血糖状態が続き、動脈硬化を引き起こします。
すると足の血管が狭くなる、或いは詰まってしまい
血液の流れが悪くなり足先の血流も悪くなっていきます。
すると感覚がにぶってしまうため傷もできやすく
また治りにくい状態になってしまうのです。
<神経障害>
糖尿病における高血糖状態は抹消の神経をも傷め
この神経障害は運動神経にも影響を及ぼしていきます。
運動神経が冒されていくと足の筋肉も萎縮・麻痺状態となり
扁平足などの足変形も引き起こします。
このような足変形も靴擦れや足の傷の要因となってしまい
結果的に足病変の原因にもなっていくのです。
<感染症>
糖尿病患者のように血糖値が高い状態が続くと
傷口で細菌が繁殖しやすい状態となります。
更に、血行障害により血液の流れが不十分であると
繁殖していく細菌から体を守る機能も正常に働かないため
傷に細菌が感染するとたちまち広がり
壊疽につながりやすくなってしまうのです。
・壊疽を調べるには?
足病変のスクリー二ング検査としては
一般社団法人Act Against Amputation(AAA)が作成した
糖尿病足病変のスクリーニングシート「AAAスコアシート」があります。
この検査は5項目からなっていて
各因子をスコア化してその点数が
7点以上であれば糖尿病による足病変の高リスク群
として定期的に検査を受けることが勧められています。
この「AAAシート」は、糖尿病患者の社会的な背景が
十分に考慮されたスコアであることや
実際に医師が患者の足を診察することなく患者自身が
糖尿病足病変になるリスクを評価できる
という所が大きな特徴ともいえます。
一方で、病院での検査では血流障害を評価するために
下肢動脈超音波検査や下肢血管造影検査
下肢CT血管造影検査などを行うほか
更に感染の状態を把握するために
血液検査、足のレントゲン写真や
MRIも実施され綿密な検査がおこなわれます。
壊疽の治療とは
それでは、糖尿病患者に多くみられる足のトラブルで
ある足病変や重い病気である壊疽になって
しまった場合はどのような
治療が選択されるのでしょうか。
・糖尿病性足病変の治療
まず、白癬など水虫や細菌に感染して
しまった場合はその感染症の治療を行い
抗生物質や真菌薬の服用をします。
また血糖値のコントロールができていない
状態だと傷が治りにくくなるほか
感染状態が長引くこともあるため
血糖値を正常な値にコントロールすることが重要になってきます。
・壊疽の治療
より重篤な壊疽になった場合
どのような治療方法があるのでしょうか。
まず、血行障害が壊疽の主な要因である場合には
下肢の血行を良くすることが第一となります。
これは、たとえばバイパス手術や
血管内治療、薬物療法などがあげられます。
こうした血行障害が改善されたなら
次は「創部処置」を行っていきます。
創部処置はいわゆる床ずれの処置と同様で
創部をきれいに清浄化し死んでしまった組織を
外科的に、または軟膏処置で切り取っていきます。
次に、死んでしまった組織を切り取った部分に
新しい良性の肉芽組織を育てていくことで傷の治癒を目指していくのです。
この良性の肉芽組織を育てる治療として
「局所陰圧閉鎖療法」というものがあります。
簡単に説明すると、創部に治療用のスポンジをあてその部分をフィルムで密閉します。
そして一部に吸引コネクターを貼り、スポンジ内に陰圧をかけていくのです。
そうすることで創部の表面に陰圧がかかり新しい肉芽組織の増生を促していきます。
局所陰圧閉鎖療法を行うことで
創部の血流を改善するほか
余分な滲出液を除去するといった効果が期待できます。
上記の治療に加えて、薬物療法として
新しい肉芽組織の産生を促すために
薬の服用を補助的に行うこともあります。
上記のような治療後に良性な肉芽組織で創部が覆われたら
肉芽組織の表面の上皮化(皮膚で覆われること)
となった時点で創部の処置は完了したことになります。
・注意点
万が一、壊疽の予兆が出ている或いは
できた傷が治りにくくなっているという場合には
決して自己対処はしないようにしましょう。
たとえば、足裏のタコを自分で切り取ってしまうと
そこから感染し壊疽に至るケースもあります。
そのような場合は必ず医療機関で受診するようにしましょう。
一方で、もしそのまま症状が進行すると
骨髄炎や化膿性関節炎を引き起こし
最悪の場合、下肢を切断しなければならなくなります。
更に下肢切断をしないと敗血症などによる
多臓器不全を生じてしまい命の危険まで考えられます。
壊疽による下肢切断は最も避けたい治療法ですが
糖尿病患者が下肢切断となるケースは健常者の
約7倍にも及ぶというデータもあり
そうならないうちに早めに医療機関へ相談し
治療していくことが重要な対策といえますね。
壊疽を予防するには!?

主なポイントは、足を清潔に保って毎日足に傷が
できていないかなどをよく観察すること
足の怪我や火傷のリスクを減らすこと
そして生活習慣を正していくことなどが挙げられます。
・足の清潔を保ち、毎日足のチェックを行う
入浴時には毎日足を洗い
足の指や指の間を清潔に保ちましょう。
不潔にしていると細菌が繁殖しやすいため
そうした環境を作らないことが大切です。
更に足全体に異常がないかチェックすることを習慣化して下さい。
足の皮膚や爪に傷がないかをはじめ
靴擦れ、皮膚の傷、ウオノメ、タコなど
変形がないかも合わせて確認します。
自分で確認できない場合は
家族にチェックしてもらうと良いですね。
また、爪切りのときも切り過ぎずに
適正な長さに保ちましょう。
加えて、皮膚の乾燥が進むとひび割れが生じて
感染も起こりやすくなるため
こまめに保湿クリームなどを塗って
乾燥を防いだほうがいいです。
・お風呂の湯の温度に気をつけて、ヒーターなどの低温やけどは要注意!
糖尿病の患者は神経障害により
熱さを感じにくくなり、やけどを起こしやすくなります。
特に、冬場に使うヒーターやこたつは
低温やけどの原因にもなるため十分な注意が必要です。
・足に傷を作らない工夫をしましょう
足に傷ができると治りにくくなるのが
糖尿病における足病変の特徴です。
そのため、足病変の原因となる傷を
なるべく作らない工夫が必要です。
たとえば自宅では靴下を着用したり
外出時は裸足にならないといった点に注意しましょう。
・足のタコやウオノメは自分で処理しないこと
よく足にできるタコやウオノメを
自分で取り除こうとする人がいますが
誤った手技だと逆に傷になってしまい
そこから化膿し感染する可能性もあります。
気になる症状なら病院で診てもらって下さい。
・爪切りは丁寧に、自分でできなければ家族に依頼を
爪切りもタコやウオノメと同様に
無理に行うと足に傷を作る原因となります。
爪を切るときも深爪にならないように
なるべく一直線に爪を切るなど工夫してください。
糖尿病で視力の低下が顕著な場合は
自分で爪切りをせず家族に行ってもらうか
病院で処置してもらうようにして下さい。
・足に合った靴を選ぶ
自分の足にフィットする靴を使用することも重要です。
靴を選ぶ際、サイズが合っているか
また通気性が優れているかなども重要なポイントです。
このように、壊疽の原因になる足の潰瘍を作らないようにするためには
日常生活の中で丁寧に足のケアを行うことが重要です。
自分に足にあった靴を選び、変形や傷の生成を防ぐことや
皮膚を清潔に保つことなど
ほとんどが日常的に気をつければできることです。
また、それらがきちんとできるように
生活習慣自体も正していくことも大切ですね。
それでも糖尿病の影響で視力や筋力が低下し
日常的なフットケアが困難な場合は
皮膚科外来やフットケアケア外来を
受診して医師からアドバイスを
受けることも必要です。
まとめ
壊疽は糖尿病という疾患における足病変の一つですが
適切な治療を受けないまま悪化すると
下肢の切断まで及んでしまう怖い症状でもあります。
しかし
壊疽がなぜ生じるのか
またどんな予兆があるのかなどを
把握することで未然に
壊疽を防ぐことは十分可能なのです。
壊疽の原因となる神経障害や血行障害を悪化させないためにも
元の疾患である糖尿病を悪化させない
また糖尿病にならない生活をすることが大切といえます。
壊疽を知ることをきっかけとして
糖尿病にならないよう生活習慣を見直していきましょう。
そして、すでに糖尿病を発病している人は
足の異変に十分気をつけ、異常を発見したら
すぐに医療機関で相談するなどの対応をとることが重要です。
食後血糖値の高い方は血糖値スパイクの可能性があります。
糖尿病と密接な関係の血糖値を画期的に下げる方法を
以下でご紹介しています ↓↓↓↓↓↓↓↓
血糖値が高くても薬を飲まずに下げれます 関連記事はこちら ↓↓↓↓↓↓↓↓
「薬を飲まずに半年で血糖値を下げた実績データはこちらから」